 Ишемический синдром диабетической стопы развивается из-за патологий в системе кровообращения нижних конечностей. Во время лечения диабетической стопы пациент должен посещать врача один раз в неделю. Поэтому все без исключения диабетики должны помнить о необходимости профилактики диабетической стопы и гангрены. Довольно часто диабетическая стопа переходит в гангрену, а это почти всегда означает ампутацию. Нейроишемический синдром диабетической стопы развивается в результате закупорки артерий и плохой проходимости тканей, которая вызвана нарушениями в работе периферической нервной системы.
Ишемический синдром диабетической стопы развивается из-за патологий в системе кровообращения нижних конечностей. Во время лечения диабетической стопы пациент должен посещать врача один раз в неделю. Поэтому все без исключения диабетики должны помнить о необходимости профилактики диабетической стопы и гангрены. Довольно часто диабетическая стопа переходит в гангрену, а это почти всегда означает ампутацию. Нейроишемический синдром диабетической стопы развивается в результате закупорки артерий и плохой проходимости тканей, которая вызвана нарушениями в работе периферической нервной системы.
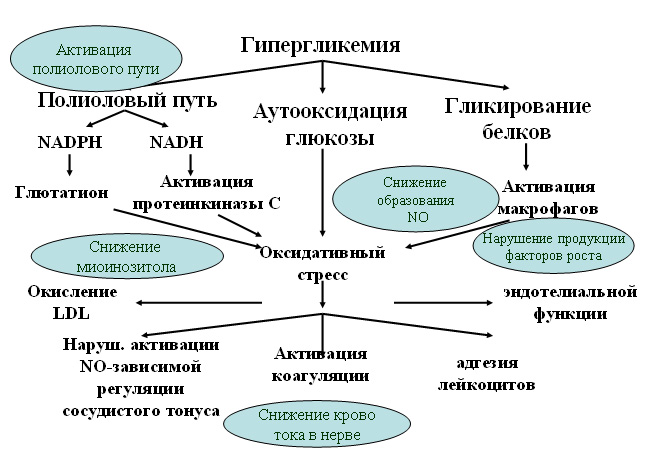
Риску подвержены, прежде всего, люди, больные сахарным диабетом – у них гангрена стопы диагностируется в 10-15 раз чаще, чем у тех, кто не страдает сахарным диабетом. Развитие СДС сопровождается нарушением моторной функции мышц стопы и перераспределением мышечного тонуса.
Эти факторы приводят к нарушению кровообращения, которое на фоне остеопороза и травм стопы провоцирует разрушение кости (так называемая артропатия Шарко). Одно из главных условий развития ишемии – плохая пропускная способность сосудов и артерий стопы (ангиопатия).
Механические повреждения стоп при неправильном уходе за стопами и ногтями. Чтобы контролировать свою болезнь и не давать ей одержать верх, пациент должен проявлять активное участие в лечении и профилактике на основе полученных знаний о сахарном диабете. Патогенез и классификация синдрома диабетической стопыКлассическая патогенетическая триада СДС включает ишемию, нейропатию и инфекцию. Все эти факторы могут вызывать развитие СДС как самостоятельно, так и в комплексе с другими причинами.
Лечебная стратегия включает общие подходы к лечению язвенных дефектов стоп в сочетании с коррекцией ишемии
Вовлечение в патологический процесс моторных нейронов ведет к атрофии межкостных и червеобразных мышц стоп и нарушению баланса между флексорами и экстензорами. В конечном итоге это приводит к развитию характерной деформации стоп, ведущей к резкому повышению плантарного давления, являющегося одним из определяющих факторов развития язвенных дефектов стоп.
Наиболее часто развивается остеомиелит фаланг пальцев стоп и плюсневых костей как осложнение существовавшего ранее язвенного дефекта (рис.5) или как следствие травмы
Ишемическая форма СДСПатология периферических сосудов является одним из определяющих факторов влияющих на заживление язвенных дефектов стоп. АД на большом пальце стопы ≤ 30мм.рт.ст.;ИЛИ2. Ишемические язвы локализуются в апикальных отделах конечностей: в области пятки, латерального края стопы, кончиках пальцев, довольно часто — в межпальцевых промежутках. Развитие медиакальциноза в первую очередь связано с формированием полинейропатии и поражением автономного звена периферической нервной системы.
Нейро-ишемическая форма СДСНаличие объективных признаков ХАННК и дистальной полинейропатии позволяет отнести язвенный дефект к разряду нейро-ишемических поражений стоп. Наиболее частым местом их локализации являются межпальцевые промежутки стоп и дорзальная поверхность пальцев стоп, латеральный край и тыл стопы, а также пяточная область. Наличие болевого синдрома косвенно указывает на наличие ишемического компонента в генезе язвенного дефекта.
В результате стопа деформируется, изменяется походка, а нагрузка на мышцы распределяется неправильно
ОстеомиелитОбщепринято называть инфекцию кости остеомиелитом, однако у пациентов с язвой стопы инфекция первоначально поражает кортикальный слой кости, развиваетсяостеит. Хирургические вмешательства на стопе должны выполняться только на фоне антибактериальной терапии, пролонгированной до позднего послеоперационного периода.
Характерна гиперемическая реакция стопы на стороне поражения
Изначальным фактором, способствующим появлению изменений в костно-суставном аппарате стопы, является потеря суставной чувствительности. Пораженная стопа сухая, теплая, отечна, кожная температура на >2° С выше по сравнению с контрлатеральной конечностью . Характерны предъязвенные изменения кожи в виде гиперпигментации и индурации. Ульцерация развивается в центральной части и часто покрывает более 1/3 поверхности бляшки.
Пузыри локализуются на пальцах стоп, пальцах рук, коже стоп и рук, реже на коже нижних конечностей выше стоп
Диабетические пузыриДиабетические пузыри образуются спонтанно и являются следствием трофических нарушений кожи на фоне автономного компонента периферической полинейропатии. Диабетические пузыри представляют серьезную проблему в плане входных ворот для вторичной инфекции. При тяжелой инфекции необходима срочная госпитализация, хирургическая обработка очага инфекции и в/в антибактериальная терапия.
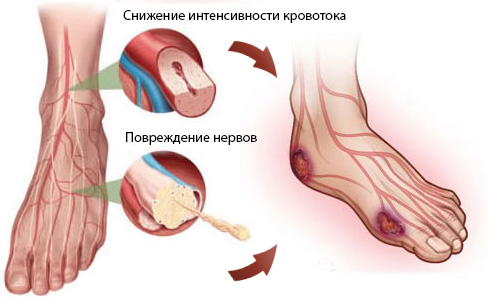
СДС развивается вследствие патологий со стороны периферической нервной системы, нарушений артериального и микроциркулярного кровотока. Нейропатический СДС – развивается вследствие нарушений в работе нервной системы, при этом нарушений магистрального кровотока не наблюдается.
Еще один признак нейропатии – недостаточно интенсивная работа потовых желез, что приводит к пересушиванию кожи и появлению микротрещин. Разрушению чаще всего подвергаются проксимальные отделы плюсневых костей и предплюсины.

Молоточкообразная» деформация пальцев стоп сопровождается увеличением давления на подушечки пальцев
После завершения курса пациенту нужно принимать препарат с альфа-липоевой кислотой в таблетках. Консервативное лечение СДС можно проводить только после консультации с ангиохирургом. При наличии вторичной инфекции, а также перед и после ампутации – применение антибактериальных средств.
/32/32.jpg)
После того, как язва заживет, больной должен посещать врача раз в две недели на протяжении трех месяцев. Затем ему необходимо показываться врачу раз в месяц в течение полугода. Кроме того, необходима профилактика и от общих осложнений сахарного диабета, таких как ангиопатия и нейропатия.
В 50-70% случаев причиной ампутаций является гангрена, в 20-50% наличие инфекции. В результате происходит снижение защитных свойств кожи, нарушается структура эпидермиса, отмечается сухость кожных покровов и склонность их к травматизации.
Риск развития синдрома диабетической стопы у больных сахарным диабетом довольно велик, поэтому все они должны знать о профилактических мерах, направленных на его предотвращение. Он может привести к язвенным образованиям на стопе с последующим отмиранием тканей и развитием гангрены.


